Пищевая аллергия у ребенка: как понять, что у малыша непереносимость продуктов, и как устранить проявления аллергии
Согласно данным Всемирной организации здравоохранения, у 17,3% младенцев и детей раннего возраста есть признаки пищевой аллергии. Хотя для подростков распространенность заболевания составляет от 2 до 4%, а для детей этой возрастной группы от 6 до 8%. К сожалению, эти цифры продолжают расти.
Многие родители удивляются, почему их ребенок реагирует на свежие и полезные продукты различными неприятными симптомами, такими как кожная сыпь и покраснение. В данной статье мы расскажем о причинах таких реакций и о том, как помочь вашему ребенку, если он страдает от пищевой аллергии.
Как проявляется пищевая аллергия у детей?
Для многих родителей важно знать, как определить наличие пищевой аллергии у их детей. Официального диагноза "пищевая аллергия" пока не существует, однако Союз педиатров России дает такое определение: это патологическая реакция организма на продукты питания, в основе которой находятся иммунные механизмы.
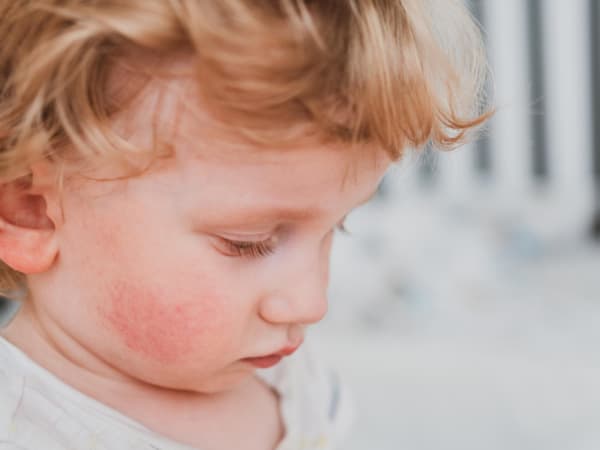
Симптомы пищевой аллергии могут различаться в зависимости от возраста ребенка. Первым ее проявлением может быть атопический дерматит, то есть кожные изменения, выражающиеся в покраснении кожи вокруг рта или ануса малыша и сопровождаемые зудом. Несмотря на тщательный уход за кожей, на ней могут появляться стойкие опрелости. При дальнейшем воздействии аллергена на организм возможны нарушения работы желудочно-кишечного тракта, такие как частое срыгивание, вздутие живота, жидкий стул с слизью, частые запоры, капризность и отказ от еды. В редких случаях возникают яркие колики с сильными болями. Также может произойти рвота в течение двух-трех часов после еды, в рвотных массах часто содержится большое количество непереваренной пищи.
По мере того, как ребенок растет, проявления пищевой аллергии иногда переходят в хроническую фазу: увеличивается площадь кожных поражений, возникают новые участки высыпаний, поврежденные кожные участки сильно чешутся и могут инфицироваться.
Необходимо помнить, что пищевая аллергия может привести к серьезным нарушениям, таким как дисбиоз, отек Квинке и даже анафилактический шок, который представляет угрозу для жизни ребенка. Мальчики от года до полутора лет входят в группу особого риска: исследования показывают, что анафилаксия встречается у 5% из них. Хотя не существует официального диагноза пищевой аллергии, важно знать, какие симптомы могут указывать на наличие этой патологии у ребенка, чтобы своевременно получить квалифицированную медицинскую помощь.
Поиск причин пищевой аллергии
При первом контакте с аллергеном в организме ребенка происходит сенсибилизация, при которой иммунная система запоминает аллерген как опасного "чужака", что может привести к аллергической реакции при последующем употреблении продукта, содержащего данный аллерген. У грудничков восприятие аллергена усугубляется из-за низкой активности пищеварительных ферментов и уровня антител IgA, защищающих ЖКТ от инфекций, что приводит к быстрой транспортировке аллергена в кровь ребенка.
Мамам важно знать, что пищевая аллергия может передаваться по наследству и женщина, страдающая аллергией, может передать такую предрасположенность ребенку. Кроме того, риск возникновения аллергии может быть увеличен курением родителей во время беременности, гипоксией плода при родах, а также нарушением режима питания беременной женщины.
Внутриутробное развитие также может стать причиной пищевой аллергии. Если женщина во время беременности употребляет продукты с высокой степенью аллергенности, сенсибилизация к аллергену может возникнуть у ребенка еще до его рождения. Антитела могут передаваться и через молоко во время грудного вскармливания, если мама не придерживается правильного рациона.
Недоношенные дети и дети на искусственном вскармливании смесями на основе коровьего молока находятся в группе риска. Белок молока входит в большую восьмерку наиболее аллергенных продуктов. По статистике, пик пищевой аллергии на белок коровьего молока приходится на первый год жизни, но к пятилетнему возрасту заболеваемость снижается до 1%. Кроме коровьего молока, в группу продуктов-провокаторов входят хлебобулочные изделия с глютеном (клейковиной), яйца куриные, рыба и морепродукты, орехи, арахис и соя.
Если мама кормит грудью, риск возникновения аллергии у малыша небольшой. Критическим является период введения прикорма, при котором у некоторых малышей замена материнского молока на непривычную пищу или слишком большой ее объем может вызвать аллергическую реакцию. Поэтому необходимо вводить новые продукты буквально по одному, начиная с минимальных порций и внимательно наблюдая за реакцией организма. Кроме того, появление у крохи пищевой аллергии на один продукт может сопровождаться и повышением чувствительности к другим веществам, например к косметическим средствам или цветочной пыльце.
Внимательные родители быстро замечают связь между введением нового продукта в рацион малыша и возникновением симптомов пищевой аллергии, но часто выявить аллерген очень сложно и помочь может только аллерголог-иммунолог. Важно читать информацию на этикетках, особенно родителям детей-аллергиков.
Статья “Лечение и профилактика пищевой аллергии у детей”
Для лечения пищевой аллергии у ребенка врачи начинают с ограничения употребления продуктов-провокаторов. Если ребенок кормится только грудным молоком, то маме назначают ограничительную диету. Чтобы избежать случайного приема продукта-аллергена, очень важно продумать все способы и проинформировать родителей о возможных перекрестных реакциях. Диета должна быть полноценной, чтобы обеспечивать как мать, так и ребенка всеми необходимыми питательными веществами и витаминами.
Для ребенка, страдающего аллергией на пищу, нежелательно начинать прикорм до полугода. Кроме того, новые продукты должны вводиться постепенно, только по одному и в маленьких дозах. Коровье молоко, пшеница, орехи, куриные яйца могут быть введены в рацион ребенка только после двух лет.
Чтобы на время купировать симптомы аллергии, педиатры рекомендуют антигистаминные препараты второго поколения. Однако длительный прием в целях профилактики не рекомендуется. Для борьбы с воспалением и зудом кожи проводится терапия с учетом патологических изменений кожного покрова и особенностей общего самочувствия ребенка. Терапия также должна направляться на восстановление барьерной функции кожи и ее водно-липидного слоя. Регулярный уход за кожей малыша также является очень важным, и он должен стать для мамы такой же каждодневной обязанностью, как кормление или купание.
Нельзя забывать, что при лечении аллергии у детей самого младшего возраста решающую роль играет состояние желудочно-кишечного тракта. Если у малыша есть нерегулярное опорожнение кишечника, запоры или диарея, сильные и частые колики, или если в кале есть непереваренные частички пищи, то необходимо немедленно сообщить об этом лечащему врачу. Возможно, ему будет назначен курс пребиотиков и пробиотиков. В некоторых случаях такой курс назначается для профилактики с целью предотвратить нарушения в работе ЖКТ и снизить проявления аллергии.
Если у ребенка возникли первые подозрения на пищевую аллергию, родители должны немедленно показать его врачу-аллергологу. После уточнения диагноза врач выдает “паспорт больного аллергическим заболеванием”, в котором указывается диагноз, перечень продуктов, вызывающих аллергию, а также необходимые меры первой помощи при возникновении приступа и телефоны медицинского учреждения, в котором наблюдается ребенок. Паспорт и медикаменты для снятия приступа следует всегда иметь при себе.
Фото: freepik.com